Кахексија је системска болест коју карактеришу губитак тежине, атрофија мишићног и масног ткива и системска упала. Кахексија је једна од главних компликација и узрока смрти код пацијената оболелих од рака. Процењује се да инциденца кахексије код пацијената оболелих од рака може достићи 25% до 70%, а око 9 милиона људи широм света пати од кахексије сваке године, од којих се очекује да ће 80% умрети у року од годину дана од дијагнозе. Поред тога, кахексија значајно утиче на квалитет живота пацијената и погоршава токсичност повезану са лечењем.
Ефикасна интервенција кахексије је од великог значаја за побољшање квалитета живота и прогнозе пацијената оболелих од рака. Међутим, упркос извесном напретку у проучавању патофизиолошких механизама кахексије, многи лекови развијени на основу могућих механизама су само делимично ефикасни или неефикасни. Тренутно не постоји ефикасан третман који је одобрила Америчка агенција за храну и лекове (FDA).
Кахексија (синдром пропадања мишићне масе) је веома честа код пацијената са многим врстама рака, што често доводи до губитка тежине, атрофије мишића, смањеног квалитета живота, оштећене функције и скраћеног преживљавања. Према међународно договореним стандардима, овај мултифакторски синдром се дефинише као индекс телесне масе (ИТМ, тежина [кг] подељена са висином [м] на квадрат) мањи од 20 или, код пацијената са саркопенијом, губитак тежине већи од 5% за шест месеци, или губитак тежине већи од 2%. Тренутно, у Сједињеним Државама и Европи нису одобрени лекови посебно за лечење кахексије рака, што резултира ограниченим могућностима лечења.
Недавне смернице које препоручују ниске дозе оланзапина за побољшање апетита и тежине код пацијената са узнапредовалим раком углавном се заснивају на резултатима студије у једном центру. Поред тога, краткотрајна употреба аналога прогестерона или глукокортикоида може донети ограничене користи, али постоји ризик од нежељених ефеката (као што је употреба прогестерона повезана са тромбоемболијским догађајима). Клиничка испитивања других лекова нису показала довољну ефикасност да би се добило регулаторно одобрење. Иако је анаморин (орална верзија пептида који ослобађају хормон раста) одобрен у Јапану за лечење канцерогене кахексије, лек је само до одређене мере повећао састав тела, није побољшао снагу стиска и на крају га није одобрила Америчка агенција за храну и лекове (ФДА). Постоји хитна потреба за безбедним, ефикасним и циљаним третманима за канцерогену кахексију.
Фактор диференцијације раста 15 (GDF-15) је цитокин индукован стресом који се везује за протеин рецептора алфа-сличан рецептору породице неуротрофичних фактора изведених из глије (GFRAL) у задњем делу мозга. GDF-15-GFRAL пут је идентификован као главни регулатор анорексије и регулације тежине и игра улогу у патогенези кахексије. У животињским моделима, GDF-15 може изазвати кахексију, а инхибиција GDF-15 може ублажити овај симптом. Поред тога, повишени нивои GDF-15 код пацијената оболелих од рака повезани су са смањеном телесном тежином и масом скелетних мишића, смањеном снагом и скраћеним преживљавањем, што истиче вредност GDF-15 као потенцијалне терапијске мете.
Понсегромаб (PF-06946860) је високо селективно хуманизовано моноклонско антитело способно да се веже за циркулишући GDF-15, чиме инхибира његову интеракцију са GFRAL рецептором. У малом отвореном испитивању фазе 1б, 10 пацијената са канцерогеном кахексијом и повишеним нивоима GDF-15 у циркулацији лечено је понсегромабом и показало је побољшања у тежини, апетиту и физичкој активности, док су нивои GDF-15 у серуму били инхибирани, а нежељени ефекти ниски. На основу овога, спровели смо клиничко испитивање фазе 2 како бисмо проценили безбедност и ефикасност понсегромаба код пацијената са канцерогеном кахексијом са повишеним нивоима GDF-15 у циркулацији, у поређењу са плацебом, како бисмо тестирали хипотезу да је GDF-15 примарни патогенеза болести.
Студија је обухватила одрасле пацијенте са кахексијом повезаном са раком (неситноћелијски рак плућа, рак панкреаса или колоректални рак) са нивоом GDF-15 у серуму од најмање 1500 pg/ml, резултатом фитнес статуса Источног конзорцијума за туморе (ECOG) ≤3 и очекиваним животним веком од најмање 4 месеца.
Укључени пацијенти су насумично распоређени да примају 3 дозе понсегромаба од 100 мг, 200 мг или 400 мг, или плацеба, субкутано сваке 4 недеље у односу 1:1:1. Примарни крајњи циљ била је промена телесне тежине у односу на почетну вредност након 12 недеља. Кључни секундарни крајњи циљ била је промена у односу на почетну вредност на скору подскале анорексијске кахексије (FAACT-ACS), процена терапијске функције за анорексију кахексију. Остали секундарни крајњи циљеви укључивали су резултате дневника симптома кахексије повезане са раком, основне промене у физичкој активности и крајње циљеве хода мерене помоћу носивих дигиталних здравствених уређаја. Минимални захтеви за време ношења су унапред одређени. Процена безбедности обухватала је број нежељених догађаја током лечења, резултате лабораторијских тестова, виталне знаке и електрокардиограме. Експлораторни крајњи циљеви укључивали су основне промене индекса лумбалних скелетних мишића (површина скелетних мишића подељена са квадратом висине) повезане са системским скелетним мишићима.
Укупно 187 пацијената је насумично распоређено да примају понсегромаб 100 мг (46 пацијената), 200 мг (46 пацијената), 400 мг (50 пацијената) или плацебо (45 пацијената). Седамдесет четири (40 процената) су имала неситноћелијски карцином плућа, 59 (32 процента) је имало рак панкреаса, а 54 (29 процената) колоректални карцином.
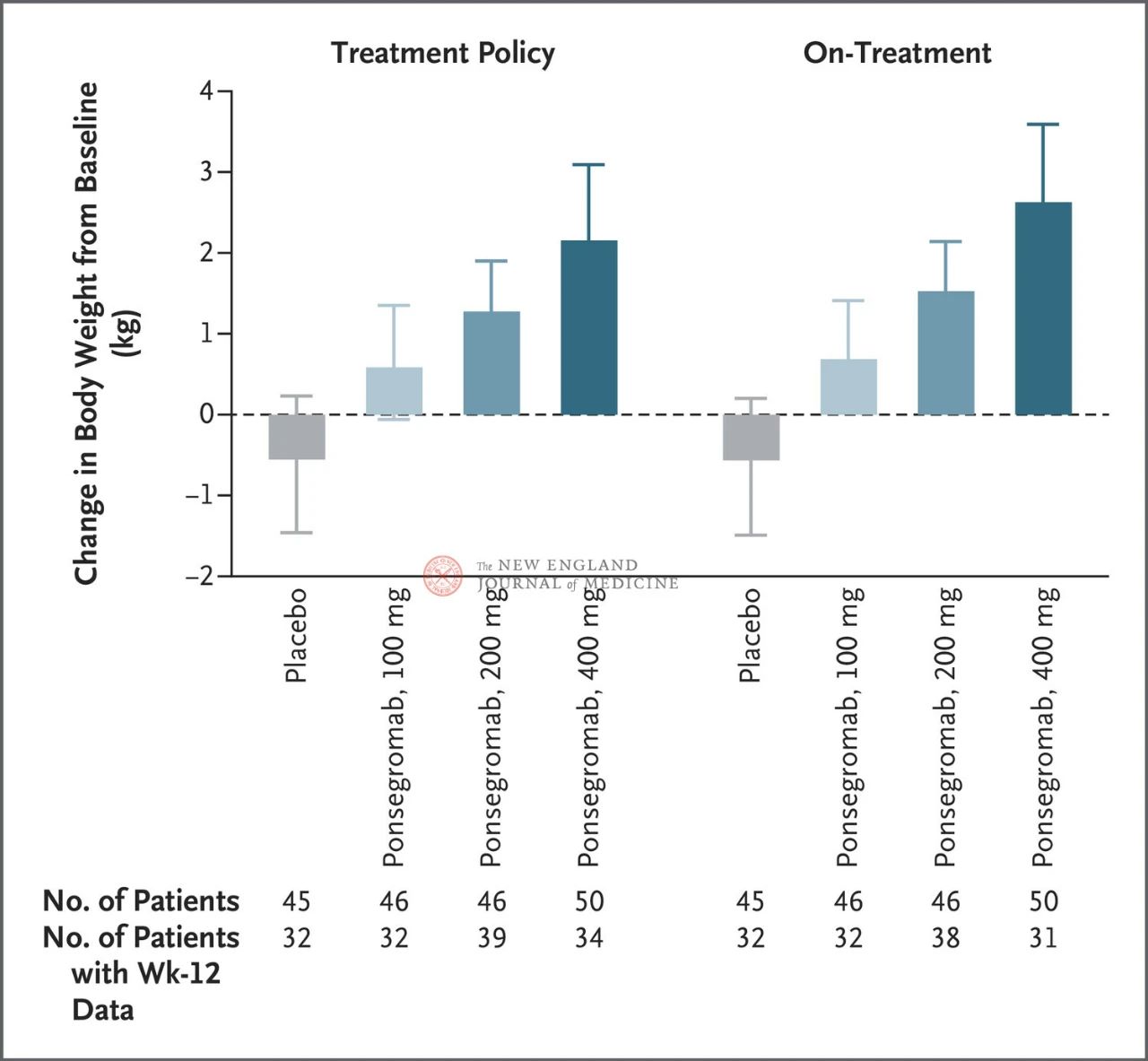
Разлике између група од 100 мг, 200 мг и 400 мг и плацеба биле су 1,22 кг, 1,92 кг и 2,81 кг, респективно
Слика приказује примарни крајњи циљ (промену телесне тежине од почетне вредности до 12 недеља) за пацијенте са канцерогеном кахексијом у групама које су примале понсегромаб и плацебо. Након прилагођавања за конкурентски ризик од смрти и друге истовремене догађаје, као што је прекид лечења, примарни крајњи циљ је анализиран стратификованим Емакс моделом користећи резултате из 12. недеље из Бајесове заједничке лонгитудиналне анализе (лево). Примарни крајњи циљеви су такође анализирани на сличан начин, користећи процењене циљеве за стварни третман, где су запажања након свих истовремених догађаја скраћена (десна слика). Интервали поверења (наведени у чланку)
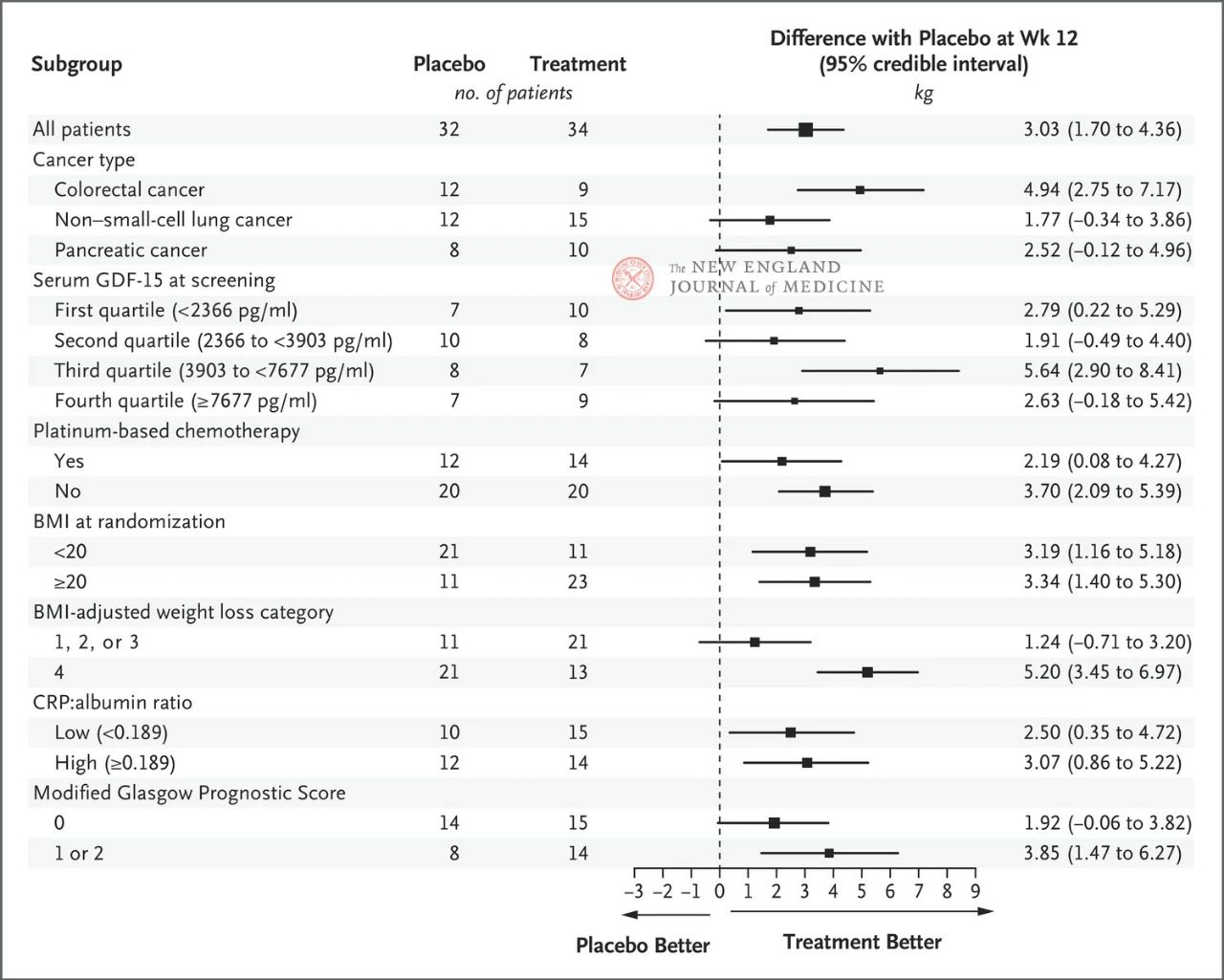
Ефекат 400 мг понсегромаба на телесну тежину био је конзистентан у свим главним унапред дефинисаним подгрупама, укључујући тип рака, квартил нивоа серумског GDF-15, изложеност хемотерапији на бази платине, ИТМ и почетну системску упалу. Промена тежине била је конзистентна са инхибицијом GDF-15 након 12 недеља.
Избор кључних подгрупа заснован је на пост-хок Бајесовој заједничкој лонгитудиналној анализи, која је спроведена након прилагођавања за конкурентски ризик од смрти на основу процењеног циља стратегије лечења. Интервали поверења не треба користити као замену за тестирање хипотеза без вишеструких прилагођавања. ИТМ представља индекс телесне масе, ЦРП представља Ц-реактивни протеин, а ГДФ-15 представља фактор диференцијације раста 15.
На почетку, већи проценат пацијената у групи која је примала понсегромаб од 200 мг није пријавио смањење апетита; у поређењу са плацебом, пацијенти у групама које су примале понсегромаб од 100 мг и 400 мг пријавили су побољшање апетита у односу на почетак након 12 недеља, са повећањем FAACT-ACS резултата од 4,12 и 4,5077, респективно. Није било значајне разлике у FAACT-ACS резултатима између групе која је примала 200 мг и плацебо групе.
Због унапред одређених захтева за време ношења и проблема са уређајем, 59 и 68 пацијената је, респективно, доставило податке о променама у физичкој активности и крајњим тачкама хода у односу на почетне вредности. Међу овим пацијентима, у поређењу са плацебо групом, пацијенти у групи од 400 мг имали су повећање укупне активности након 12 недеља, са повећањем од 72 минута неседеће физичке активности дневно. Поред тога, група од 400 мг такође је имала повећање индекса лумбалних скелетних мишића у 12. недељи.
Учесталост нежељених догађаја била је 70% у групи која је примала понсегромаб, у поређењу са 80% у групи која је примала плацебо, и јавила се код 90% пацијената који су истовремено примали системску антиканцерогену терапију. Учесталост мучнине и повраћања била је нижа у групи која је примала понсегромаб.
Време објаве: 05.10.2024.